Публикации
Информация для специалистов
Информация предназначена для специалистов здравоохранения и не может быть использована иными лицами, в том числе для замены консультации с врачом и для принятия решения о применении данных препаратов!
Кольцевидная гранулема: этиология, клиническая картина, патогенез, принципы терапии
Кольцевидная гранулема: этиология, клиническая картина, патогенез, принципы терапии
Кольцевидная гранулема (granuloma anulare, анулярная гранулема)- хронический медленно прогрессирующий, рецидивирующий доброкачественный гранулематозный дерматоз неясной этиологии.
Исторические сведения. Заболевание кожи, известное как кольцевидная гранулема, впервые было описано в 1895 году англичанином Томасом Фоксом под названием “Ringed eruption of the fingers” [2]. В 1908 году Г. Литтл анализирует все известные на тот момент описания кольцевидной гранулемы и выделяет её как отдельное заболевание [12]. Он же впервые предполагает взаимосвязь кольцевидной гранулемы с туберкулёзной инфекцией. Позднее были описаны атипичные формы кольцевидной гранулемы. Так, например, в 1938 году врач-дерматолог С. Монаш впервые упоминает случай распространенной формы кольцевидной гранулемы [14]. Первое описание патоморфологической картины кольцевидной гранулёмы встречается в статье В. Дюбрейля, опубликованной в 1895 г. Автор описал дермальный гистиоцитарный инфильтрат, отсутствие изменения эпидермиса, участки деструкции коллагеновых волокон – признаки, известные сегодня как классические признаки кольцевидной гранулемы [5].
Эпидемиология кольцевидной гранулёмы. Частота встречаемости кольцевидной гранулемы не известна. Гранулемы встречается в любом возрасте. Существует два возрастных периода дебюта заболевания. Примерно 70% больных – лица молодого возраста до 30 лет, у которых заболевание протекает преимущественно легко и зачастую проходит самостоятельно. Вторая группа больных – лица старше 50 лет. В этом возрастном периоде заболевание обычно сочетается с рядом патологий внутренних органов и с трудом поддаётся терапии.
Этиология. Причины возникновения кольцевидной гранулёмы не известны. Одна из самых многочисленных групп больных кольцевидной гранулемой (100 человек) была описана в 1989 году К. Дабски и Р.К. Винкельманом, которые отметили, что у 21% пациентов заболевание было ассоциировано с сахарным диабетом [3]. Доказательство взаимосвязи двух заболеваний затруднено, поскольку уровень заболеваемости сахарным диабетом в США достаточно высок. Авторы также высказали мнение, что заболевание может возникать в результате чрезмерного солнечного излучения и как результат побочной реакции вследствие приёма медикаментов. Эти предположения, однако, не были подкреплены убедительными доказательствами.
Существует несколько сообщений о возникновении кольцевидной гранулемы у детей после вакцинации [8, 16, 26]. Определенная роль в возникновении кольцевидной гранулёмы отводится хроническим инфекциям, саркоидозу, ревматизму, туберкулезу, гепатиту В. Гранулематозный процесс рассматривается в данном случае не как результат измененной реактивности ткани. Большое значение придается аллергическим реакциям. Описано сочетание кольцевидной гранулемы и аутоиммунного тиреоидита [21].
Возникновение кольцевидной гранулемы является результатом реакции гиперчувствительности замедленного типа, которая возникает в ответ на неизвестный антиген. В инфильтрате преобладают Th1 – лимфоциты, вырабатывающие IFN-γ и вызывающие дегенерацию коллагена [4, 9, 25].
Клиническая картина и классификация. Наиболее часто встречаемой в литературе формой кольцевидной гранулемы является ограниченная. Характеризуется эта форма появлением мелких (диаметром 3—4 мм), дермальных узелков плотноэластической консистенции телесного или розовато-коричневого цвета, которые группируются в кольца, полукольца, дуги. Размеры очагов варьируют от 1 до 5 см и более. Центр очага несколько западает, создавая впечатление атрофии кожи. Высыпания не шелушатся. Типичной локализацией является кожа тыла кистей (стоп), фаланг пальцев, разгибательной поверхности тыла локтевых и коленных суставов, передней поверхности голеней, т.е. в местах, где кожа наиболее подвержена механической травматизации и наименее защищена слоем подкожной клетчатки (рис. 1).
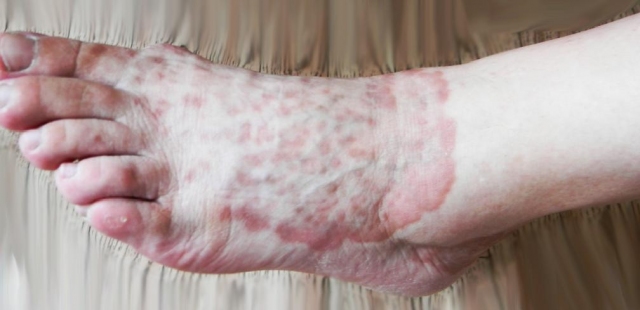
Рис. 1. Ограниченная кольцевидная гранулема на передней поверхности стопы
Диссеминированная кольцевидная гранулема характеризуется наличием множественных диссеминированных очагов кольцевидной гранулемы. Подавляющее большинство больных — лица старше 50 лет. В этих случаях высыпания множественны, рассеянные или сливающиеся, что может придавать очагам сетчатый характер, но без значительной склонности к кольцевидному расположению. При этой форме папулезная сыпь имеет цвет кожи или фиолетовый оттенок. Эта форма встречается у лиц с нарушения углеводного обмена и сахарного диабета.
При папулёзной форме кольцевидной гранулемы папулы располагаются изолированно друг от друга. Сыпь при этой форме мономорфная, состоит из резко ограниченных, довольно глубоко залегающих в дерме узелковых элементов плотноватой консистенции диаметром от 4-6 мм. Форма их полушаровидная, очертания округлые или многоугольные. Элементы слегка блестящие, перламутровые, розоватые или цвета нормальной кожи, иногда напоминают келоиды. Предпочтительной локализацией является тыльная сторона кистей и стоп, реже высыпания располагаются на коже в области коленных и локтевых суставов, шеи, предплечий, ягодиц. Папулы сопровождают типичные кольцевидные высыпания кольцевидной гранулемы. Схожие с папулёзной формой кольцевидной гранулемы высыпания были описаны у детей, подвергшихся укусам комаров Culicoidesfurans. Высыпания, ассоциированные с укусами, сопровождаются эозинофилией, при этом типичные кольцевидные элементы отсутствуют [15].
Глубокая форма кольцевидной гранулемы описана впервые А. Барзилаи и соавт. в 2005 году. Состояние следует дифференцировать с ревматоидными узелками [19]. Эта разновидность кольцевидной гранулемы располагается как правило на волосистой части головы, локтях, предплечьях, тыльной стороне кистей, пальцах, голенях, и редко в периорбитальной области. Клинической картиной являются кожные или подкожные подвижные узлы плотно соединенные с надкостницей.
Термин «перфорирующая кольцевидная гранулема» впервые использовал Д. Оуэнс в 1971 г. [18]. При этой форме на кистях, пальцах, наблюдается папулезная сыпь с роговой пробкой в центре из которых выделяется желатиноподобная жидкость, затем образуются корки и очаги с пупковидным вдавлением в центре, потом могут образоваться атрофические рубцы. Гистологическими особенностями перфорирующей кольцевидной гранулемы является поверхностное расположение гранулем, при котором происходит их травмирование и «удаление» через эпидермис. Сходная картина встречается при перфорирующем коллагенозе и метаболических заболеваниях (сахарный диабет, почечная недостаточность, и.т.д.).
Описаны и случаи эритематозной кольцевидной гранулемы, когда высыпания располагались на открытых участках тела и представляли собой инфильтрированные эритематозные пятна и папулы. Гистологическая картина описанных в литературе случаев соответствовала интерстициальному гистиоцитарному дерматиту. Состояние следует дифференцировать с интерстициальной токсикодермией, которая может быть результатом приёма внутрь антигипертензивных, липидоснижающих, антигистаминных препаратов, антидепрессантов [11].
В 1975 году Дж. Обраян описывает особый вид кольцевидной гранулемы – актиническую гранулему, высыпания при которой располагались на задней поверхности шеи - на коже, подверженной солнечной инсоляции [17]. По мнению Дж. Обраяна особенностью данной формы кольцевидной гранулемы было наличие гигантских многоядерных гистиоцитов, иногда включавших дегенерированные эластические волокна. Однако, этот признак встречается и при классических формах кольцевидной гранулемы при расположении элементов на открытых участках кожи, что не позволяет выделит актиническую гранулему как отдельную форму заболевания.
Зачастую у одного и тоге же пациента можно выделить сочетание нескольких клинических форм (рис. 2).
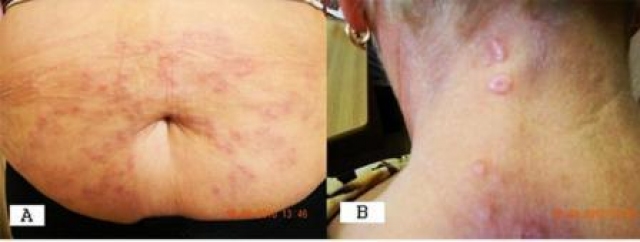
Рис. 2. Пациентка А., 46 лет. Диагноз: «кольцевидная гранулема». А – диссименированные высыпания на коже живота, В – глубокая кольцевидная гранулема на задней поверхности шеи
Патоморфологическая картина кольцевидной гранулемы. При патоморфологичсеком исследовании выделяют два типа кольцевидной гранулемы: палисадниковый тип и интерстициальный тип [10]. При палисадниковом типе в сосочковой дерме отмечается гранулематозный инфильтрат в центре которого находятся отложения муцина, окружённые гистиоцитами и лимфоцитами в виде частокола (Рис. 3).
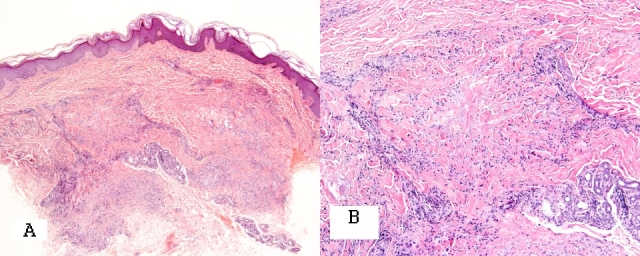
Рис. 3. Палисадниковый тип кольцевидной гранулемы. А – отсутствие изменений эпидермиса, В – гранулематозный инфильтрат с муцином в центре и радиально расположенными гистиоцитами и лимфоцитами по периферии
При интерстициальном типе кольцевидной гранулемы скопления муцина и гистиоциты располагаются между волокнами дермы (Рис. 4). Дегенерация коллагеновых волокон может отмечаться при любом гистологическом типе кольцевидной гранулемы, однако носит ограниченный характер в отличие от липоидного некробиоза.
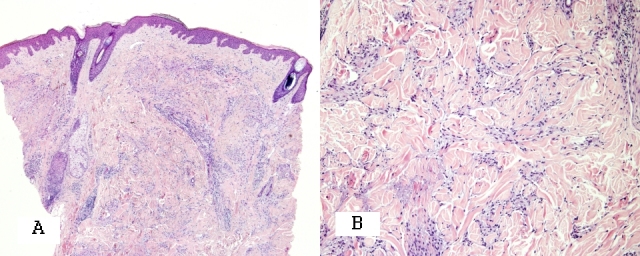
Рис. 4. Интерстициальный тип кольцевидной гранулемы. А - отсутствие изменений эпидермиса, В – муцин и гистиоциты между волокнами дермы
Дифференциальная диагностика кольцевидной гранулемы. Заболевание необходимо отличать от туберкулоидной лепры, туберкулёза кожи, бугоркового сифилиса, стойкой возвышающейся эритемы, мелкоузелкового саркоидоза, липоидного некробиоза, ревматических узелков.
Исключение туберкулёза и лепры проводится на результатах патоморфологического исследования при окраске по Цилю – Нельссену, а также на основании ПЦР исследования ткани. Туберкулез кожи (за исключением атипичных микобактерий), как правило, сопровождается поражением лёгких или других органов.
Не представляет значительных затруднений дифференциальная диагностика бугоркового сифилида и кольцевидной гранулемы. Наличие изъязвления бугорков с последующим развитием фокусных мозаичных рубцов, нередко положительные специфические серологические реакции помогают в постановке правильного диагноза.
При стойкой возвышающейся эритеме высыпания чаще, чем при кольцевидной гранулеме, локализуются вокруг крупных суставов; они большего размера, носят более острый воспалительный характер. Типично изменение консистенции узелков от мягкой (в начале заболевания) до твердой (фиброзно-измененные). Узелки обычно с менее выраженной тенденцией к группировке в кольцевидные очаги и образованию западения в центре. Отмечаются также значительные гистоморфологические различия. Стойкая возвышающаяся эритема характеризуется изменениями, характерными для лейкоцитокластического васкулита (отложения фибрина в стенках сосудов, наличие нейтрофилов и «ядерной пыли» нейтрофилов). В поздних стадиях стойкой возвышающейся эритемы отмечается склероз [10].
От мелкоузелковой формы саркоидоза кольцевидная гранулема отличается предпочтительной локализацией (область мелких суставов кистей и стоп, в то время как при саркоидозе высыпания рассеянные, часто поражается кожа лица, в процесс могут вовлекаться слизистые оболочки рта и носа), цветом высыпаний (бледно-розовый при кольцевидной гранулеме; синюшный или буроватый при саркоидозе). Диагноз саркоидоза устанавливают, когда клинические и ретгенологические признаки подтверждены гистологически наличием неказеифицированных эпителиоидноклеточных гранулём. На ранних стадиях (I и II) могут быть достаточными в диагностическом плане рентгенологические данные. Подтверждение диагноза может быть проведено при трансбронхиальной биопсии. У больных активным лёгочным саркоидозом обычно повышен уровень ангиотензин-превращающего фермента (АПФ) в сыворотке крови, тест становится отрицательным при лечении [4].
Значительно более сложной может оказаться дифференциальная диагностика кольцевидной гранулемы и кольцевидной формы липоидного некробиоза. В этих случаях учитывают такие признаки, как преимущественное развитие липоидного некробиоза в среднем возрасте, нередко у лиц с нарушением углеводного обмена, предпочтительная локализация его на голенях. Патоморфологическими отличиями являются более глубокое расположение инфильтрата при люпоидном некробиозе, наличие плазмоцитов в инфильтрате, выраженный некроз коллагеновых волокон, отсутствие муцина.
Ревматические узелки в отличие от узелков при кольцевидной гранулеме чаще локализуются в области крупных суставов; они большей величины и залегают более глубоко, располагаются изолированно или группами, состоящими из нескольких узелков. В отличие от узелков при кольцевидной гранулеме, не сопровождающейся субъективными ощущениями, ревматические узелки болезненны при надавливании. При патоморфологическом исследовании ревматические узелки характеризуются большими очагами дегенерации коллагена, расположенными глубоко в дерме или в подкожной жировой клетчатке, преимущественно гистиоцитарной и фибробластической клеточной инфильтрацией с примесью плазматических клеток и лимфоцитов.
Лечение кольцевидной гранулемы. Терапия кольцевидной гранулемы осуществляется чаще амбулаторно. На наш взгляд, применение системной терапии, особенно при ограниченных формах неоправданно. У детей заболевание редко требует лечения и проходит самостоятельно в течение года. При упорном течении заболевания могут быть рекомендованы сильные кортикостероидные препараты наружно (например, крем или мазь клобетазола пропионат – «Псоридерм», Pharmacare Inc.) [1].  Местные кортикостероиды слабой и средней степени активности в терапии кольцевидной гранулемы неэффективны, поскольку воспалительный инфильтрат располагается в дерме. Кортикостероиды (триамцинолон) можно вводить внутрь очагов.
Местные кортикостероиды слабой и средней степени активности в терапии кольцевидной гранулемы неэффективны, поскольку воспалительный инфильтрат располагается в дерме. Кортикостероиды (триамцинолон) можно вводить внутрь очагов.
Единичные очаги можно удалить хирургическими методами или путём лазеро- или криодеструкции. Известны случаи обратной инволюции очагов кольцевидной гранулемы при взятии биопсии из очага поражения [22].
Наиболее трудна терапия диссеминированной кольцевидной гранулемы, ассоциированной с нарушениями обмена. В таких случаях используются ниацин (витамин В3) 500 мг 3 раза в день, антималярийные препараты (гидроксихлорохин 6 мг/кг/день), дапсон (100 мг в день) [3, 23, 24]. Известны случаи эффективной терапии диссеминированной гранулемы изотретиноином, циклоспорином [6, 7, 20]. Из физиотерапевтических методов могут использоваться ПУВА - терапия и ультрафиолетовое излучение Б спектра.
Литература:
-
Козловская, В.В. Применение крема «Псоридерм» в лечении хронических дерматозов / В.В. Козловская // Медицинские новости. – 2010. - № 5-6. – С. 83-86.
-
Colcott-Fox, T. Ringed eruption of the fingers / T. Colcott-Fox // Br. J. Dermatol. – 1895. – P. 91-92.
-
Dabski, K. Generalized granuloma annulare: clinical and laboratory findings in 100 patients / K. Dabski, R.K. Winkelmann // Journal of the American Academy of Dermatology. – 1989. – Vol. 20. – P. 39-47.
-
Dermatology / J. Bolognia et al. – Mosby, 2003. – P. 2500.
-
Dubreuilh, W. Eruption circinée chronique de la main / W. Dubreuilh // Ann. Dermatol. Syphiligr. – 1895. – P. 335-338.
-
Fiallo, P. Cyclosporin for the treatment of granuloma annulare / P. Fiallo // Br. J. Dermatol. – 1998. – Vol. 138. – P. 369-370.
-
Generalized granuloma annulare in a patient with type II diabetis mellitus: successful treatment with Isotretinoin / M. Sahin at al. // Journal of the European Academy of Dermatology and Venereology. – 2006. – Vol. 20. – P. 111-113.
-
Granuloma annulare following BCG vaccination / C. Houcke-Bruge et al. // Ann. Dermatol. Venerol. – 2001. – Vol. 128. – P. 541–544.
-
Hanna, W.M. Granuloma annulare: an elastic tissue disease? Case report and literature review / W.M. Hanna, F. Moreno-Merlo, L. Andrighetti // Ultrastruct. Pathol. – 1999. – Vol. 23. – P. 33-38.
-
Histologic Diagnosis of Inflammatory Skin Diseases, third ed. / A.B. Ackerman et al. - New York: “Ardor Scribendi”, 2005. – 522 р.
-
Interstitial granulomatous drug reaction with a histological pattern of interstitial granulomatous dermatitis / C. Perrin et al. // Am. J. Dermatopathol. – 2001. – Vol. 23. – P. 295-298.
-
Little, E. Granuloma annulare / E. Little // Br. J. Dermatol. – 1908. – P. 213.
-
Ma, A. Response of generalized granuloma annulare to high-dose niacinamide / A. Ma, M. Medenica // Arch. Dermatol. – 1983. – Vol. 119. – P. 836-839.
-
Monash, S. Granuloma annulare disseminatum / S. Monash // Arch. Dermatol. Res. – 1932. – P. 122-131.
-
Moyer, D.G. Papular Granuloma Annulare / D.G. Moyer // Arch. Dermatol. – 1964. – Vol. 89. – P. 41-45.
-
Multiple lesions of granuloma annulare following BCG vaccination: case report and review of the literature / M. Kakurai et al. // Int. J. Dermatol. – 2001. – Vol. 9. – P. 579.
-
O`Brien, J.P. Actinic granuloma. An annular connective tissue disorder affecting sun- and heat-damaged (elastotic) skin / J.P. O`Brien // Arch. Dermatol. – 1975. – Vol. 111. – P. 460-466.
-
Owens, D.W. Perforating granuloma annulare / D.W. Owens, R.G. Freeman // Arch. Dermatol. – 1971. – Vol. 103. – P. 64-67.
-
Pseudorheumatoid nodules in adults: a juxta-articular form of nodular granuloma annulare / A. Barzilai et al. // Am. J. Dermatopathol. – 2005. – Vol. 27. – P. 1-5.
-
Ratnavel, R.C. Perforating granuloma annulare: response to treatment with Isotretinoin / R.C. Ratnavel, P.G. Norris // Journal of the American Academy of Dermatology. – 1995. – Vol. 32. – P. 126-127.
-
Report, C. Localized granuloma annulare and autoimmune thyroiditis: a new case report / C. Report // Journal of the American Academy of Dermatology. – 2000. – P. 943-945.
-
Resolution of patch-type granuloma annulare lesions after biopsy / N. Levin et al. // Journal of the American Academy of Dermatology. – 2002. – Vol. 46. – P. 426-429.
-
Simon, Jr.M. Antimalarials for control of disseminated granuloma annulare in children / Jr.M. Simon, P. Von den Driesch // Journal of the American Academy of Dermatology. – 1994. – Vol. 31. – P. 1064-1065.
-
Steiner, A. Sulfone treatment of granuloma annulare / A. Steiner, H. Pehamberger, K. Wolff // Journal of the American Academy of Dermatology. – 1985. – Vol. 13. – P. 1004-1008.
-
Umbert, P. Histologic, ultrastructural, and histochemical studies of granuloma annulare / P. Umbert, R.K. Winkelmann // Arch. Dermatol. – 1977. – Vol. 113. – P. 1681-1686.
-
Wolf, F. Generalized granuloma annulare and hepatitis B vaccination / F. Wolf, P. Grezard, F. Berard // Journal of the European Academy of Dermatology and Venereology. – 1998. – Vol. 8. – P. 435–436.
Козловская В.В., Абдель М.В.
Гомельский государственный медицинский университет, г. Гомель, Беларусь