Публикации
Информация для специалистов
Информация предназначена для специалистов здравоохранения и не может быть использована иными лицами, в том числе для замены консультации с врачом и для принятия решения о применении данных препаратов!
Глюкокортикоид-индуцированный остеопороз: особенности диагностики и лечения на современном этапе
Глюкокортикоид-индуцированный остеопороз: особенности диагностики и лечения на современном этапе
Впервые связь между снижением минеральной плотности кости и избытком глюкокортикостероидов (ГКС) была отмечена в 1932 году Кушингом, который при аутопсийном исследовании обнаружил остеопению в позвоночнике у 6 из 8 больных, погибших от “неясного полигландулярного синдрома” (в дальнейшем назван его именем).
В последующих исследованиях было убедительно доказано, что лечение ГКС может приводить к потере костной массы и переломам костей скелета [5,6]. Данное осложнение гиперкортицизма (ГК) получило название «глюкокортикоид-индуцированный остеопороз» (ГКОП), кроме того, широко используются синонимы глюкокоротикостероид-индуцированный остеопороз, глюкокортикоидный, стероидный остеопороз.
В этиологической структуре ГК выделяют:
-- центральный ГК (болезнь Иценко-Кушинга),
-- периферический ГК (синдром Иценко-Кушинга),
-- АКТГ-эктопированный синдром
-- медикаментозный ГК [2,3,4,10,20].
На сегодняшний день ГК является одной из основных причин в развитии тяжелой формы вторичного остеопороза. Среди причин ГК ведущее место занимает медикаментозный ГК, который составляет практически 99% [2,7,16,21]. По данным исследований, проведенных в Великобритании, 1,4% пациентов с различными заболеваниями принимали таблетированные ГКС в средних дозах 8 мг/сут, в течение 3 месяцев в году [24]. Основными причинами назначения ГКС являлись: ревматоидный артрит в 23 % случаев, ревматическая полимиалгия – в 22%, и в 18% - бронхиальная астма и хронические обструктивные заболевания легких [24,25].
Несмотря на высокую эффективность ГКС при неинфекционном воспалении, лечение препаратами данной группы ассоциируется с широким спектром побочных эффектов (таблица 1) [1,2,24]:
Таблица 1 - Частота встречаемости основных симптомов, характерных для гиперкортицизма (Lavin N.,1999)
|
|
Частота встречаемости, % |
|
Атипичное ожирение |
85-95 |
|
Артериальная гипертензия |
80 – 85 |
|
Нарушение толерантности к глюкозе |
80 |
|
Лунообразное лицо, багровый румянец |
80 |
|
Абдоминальные стрии, красно-фиолетового цвета |
55 – 65 |
|
Вирилизация |
55 – 60 |
|
Олиго -/аменорея |
60 |
|
Проксимальная миопатия |
60 |
|
Остеопороз/остеопоротические переломы |
40 – 50 |
|
Кожные инфекции |
0-30 |
|
Гиперпигментация |
5 –15 |
При этом медикаментозный ГК по спектру клинических проявлений имеет ряд отличий от эндогенного. В частности, для экзогенного ГК более характерно доброкачественное повышение внутричерепного давления, глаукома, задняя субкапсулярная катаракта, панкреатит и аваскулярный некроз, которые развиваются на фоне длительного приема больших доз ГКС [5,6,26,27]. В то же время артериальная гипертензия, образование угрей, нарушение менструального цикла, гирсутизм и вирилизация, импотенция у мужчин, стрии и пурпура чаще наблюдаются при центральном ГК [5,6]. Одинаково часто встречаются увеличение массы тела, психические нарушения, отеки и ухудшение заживления ран [5,6]. Различия связывают, прежде всего, с тем, что при медикаментозном ГК отмечается подавление синтеза АКТГ, тогда как, при эндогенном ГК происходит увеличение синтеза кортикотропина и его предшественников, что приводит к гиперсекреции андрогенов и минералокортикоидов [23,28].
Одним из тяжелых последствий длительной терапии ГКС является ГКОП, занимающий не только первое место в этиологической структуре вторичного остеопороза, но и обуславливающий более половины всех случаев остеопороза в молодом возрасте [10,12,25].
Наиболее интенсивная потеря костной массы отмечается в первые 6-12 месяцев от начала терапии ГКС, достигая 15% в год, затем замедляется и выходит на плато на уровне 3,5% в год [2,10,16]. Негативное влияние ГК на МПК по мере увеличения длительности терапии носит нелинейный характер. На фоне приема высоких доз ГКС (более 20 мг/сут) потеря костной массы развивается преимущественно в поясничном отделе позвоночника (20 - 30%) в первые 6 - 12 месяцев терапии.
Отмечается зависимость ГК-индуцированной потери костной массы по мере увеличения дозы ГКС, однако до настоящего времени ведутся дискуссии по поводу наличия относительно безопасной доза ГКС. В недавних исследованиях было показано, что эндогенная продукция кортизола составляет 6 мг/м2, что примерно соответствует дозе экзогенно вводимого гидрокортизона 20 мг/сут у мужчин и 15 мг/сут у женщин. Если принять во внимание, что относительная активность гидрокортизона по отношению к преднизолону составляет 1:4, то физиологическая доза преднизолона не должна превышать 3,75 мг/сут у женщин и 5 мг/сут у мужчин [16,25].
Снижение костной массы при ГКОП происходит неравномерно в различных участках скелета. По мнению ряда авторов, снижение МПК может быть выражено как в проксимальных отделах бедренной кости, так и в области позвоночнике [26,27]. В то же время, данные эпидемиологических исследований, свидетельствуют о том, что частота переломов шейки бедра у больных с ГКОП ниже, чем частота переломов позвоночника [25,28].
У пациентов с медикаментозным ГК без применения препаратов для лечения остеопороза отмечено развитие повторных переломов в 12% случаев, при этом в период менопаузы у женщин риск развития переломов увеличивался в 2-3 раза [2]. Данные о частоте переломов при медикаментозном ГК представлены в таблице 2:
Таблица 2 - Частота переломов у больных, получающих терапию ГКС
|
|
Заболевание |
N |
Частота (%) |
Локализация |
Доза, мг/сут |
Длительность, лет |
|
Adinoft et al., 1983 |
Астма |
128 |
11 |
ребра/позв. |
30 |
8 |
|
Vеrstraeten et al. |
Ревматоидный артрит |
28 |
16,3 |
позв./бедро |
8,9 |
4,7 |
|
Dykman et al., 1986 |
Ревматоидный артритCKB |
93 |
18 |
позв. |
15,6 |
4,0 |
|
Вadley et al., 1960 |
ЮРА |
63 |
15 |
позв./другие |
25 |
1,4 - 2,7 |
|
Luengo et al., 1991 |
Астма |
35 |
20 |
позв. |
8,0 |
8,5 |
СКВ – системная красная волчанка
ЮРА – ювенильный ревматоидный артрит
В случае эндогенного ГК продукция ГКС увеличивается в 4-10 раз и при хроническом воздействии приводит к снижению прочности преимущественно трабекулярной кости, что обуславливает развитие переломов тел позвонков, ребер, костей таза в 50-80% случаев [9,10,12].
Экзогенное введение синтетических аналогов ГКС приводит к развитию ГКОП у 30-50% пациентов, причем его частота и выраженность зависят от длительности приема препаратов, их суммарной дозы, возраста и массы тела, в меньшей степени - от способа введения [1,2,16,24].
Важное значение в прогнозировании развития остеопороза при медикаментозном ГК имеет оценка факторов риска, среди которых выделяют определенные (высокая кумулятивная доза ГКС, возраст 50 лет, постменопаузальный период) и вероятные (длительный прием ГКС, высокая ежедневная доза ГКС, молодой возраст (лет), низкая масса тела, женский пол (до менопаузы), снижение физической активности, воспалительные заболевания, другие общие факторы риска остеопороза) [5].
Патогенез ГКОП представляет собой сложный процесс, зависящий от различных эффектов ГКС на костный метаболизм и фосфорно-кальциевый обмен [29]:
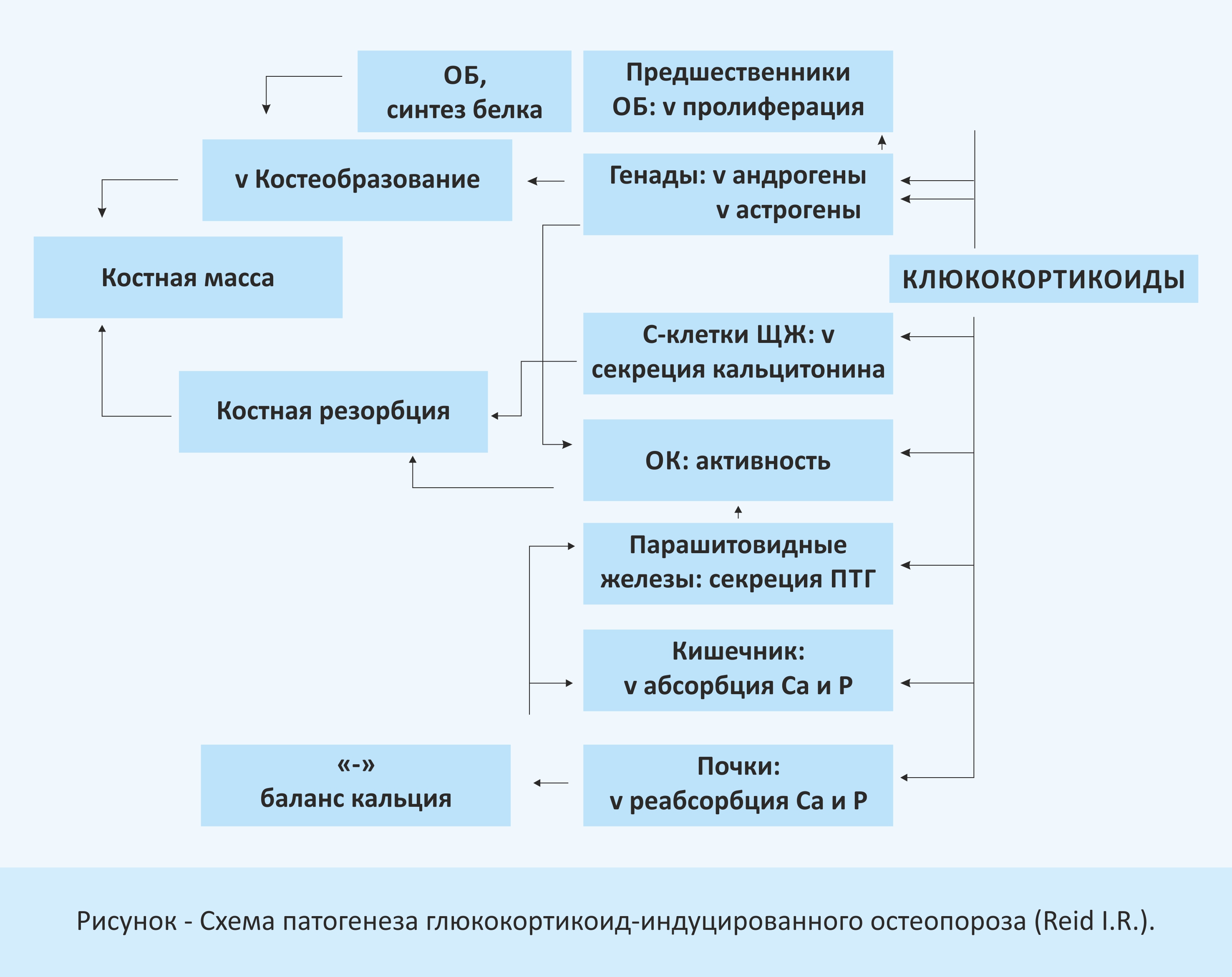
Основные эффекты ГКС на костеобразование заключаются в снижении репликации клеток остеобластического ряда, уменьшении образования новых остеобластов, а также в усилении апоптоза и некроза. Результатом данных изменений является истощение клеточной популяции, способной к образованию кости [1,2,12].
Помимо прямого действия, ГКС оказывают непрямые эффекты, опосредуемые локальными факторами: снижение синтеза коллагена 1 типа и усиление экспрессии коллагеназы 111 типа, что приводит к уменьшению костного матрикса, а увеличение синтеза связывающих белков в свою очередь способствует снижению костеобразования [10,23].
Значительный прогресс в понимании механизмов развития ГКОП был достигнут благодаря открытию новых членов семейства лигандов ФНО-a и их рецепторов (RANKL, RANK, остеопротегерина), которые играют ключевую роль в формировании, дифференцировке и активности остеокластов, кроме того являются молекулярными посредниками других медиаторов ремоделирования костной ткани. В опытах in vitro было показано, что ГКС подавляют образование остеопротегерина (ингибитор костной резорбции) и конкурентно стимулируют экспрессию RANKL (стимулятор костной резорбции) на остеокластах и стромальных костномозговых клетках. Высказано предположение о том, что быстрая потеря костной массы в начале ГКС-терапии связана со способностью ГКС увеличивать продолжительность жизни зрелых остеокластов, опосредуемое гиперэкспрессией RANKL [23] (таблица 3):
Таблица 3 - Характеристика RANKL, RANK и OPG.
|
|
Синоним |
Синтез/экспрессия |
Эффект |
|
Лиганд рецептора активатора NF- kB (Receptor Activator of NF-kB) |
ODF (osteoclast inducing factor) TRANCE (TNF related activation- induced cytokine OPGL– osteoprotegerin ligand) |
Активированные Т-лимфоциты и синовиальные фибробласты и др. |
Образование, дифференцировка и активация остеокластов |
|
Рецептор активатора NF-kB (Receptor Activator NF-kB) |
|
Предшественники остеокластов, остеобласты, дендритные клетки, хондроциты |
|
|
Остеопротегерин (ОПГ) |
OCIF (osteoclast inhibitory factor) |
|
Блокирует дифференцировку остеокластов, индуцированную RANKL |
Экспериментальные данные последних лет по оценке влияния ГКС на костную резорбцию, выполненные на культуре остеокластов человека свидетельствуют о стимулирующем влиянии ГКС на остеокласты[12,16]. Кроме того, повышенное содержание ГКС в организме приводит к увеличению скорости резорбции костной ткани, обусловленное рядом патологических влияний. ГКС снижают абсорбцию кальция в кишечнике, воздействуя на рецепторы кальцитриола. В то же время, ГКС способствуют снижению тубулярной реабсорбции кальция и усиленному выделению его с мочой. Отрицательный баланс кальция в организме приводит к гиперсекреции паратиреоидного гормона, что в свою очередь усиливает процессы резорбции костной ткани [10,12,24]. Необходимо иметь в виду, что ГКС ингибируют только активную кишечную абсорбцию кальция, в то время как пассивная диффузия через стенку кишечника несколько возрастает и становится основным механизмом поступления кальция в организм больных, получающих терапию ГКС. Следовательно, нарушение абсорбции кальция на фоне ГКС терапии может иметь особенно важное значение в развитии остеопороза при ограничении поступления кальция с пищей.
Одним из значимых факторов в развитии снижения плотности кости при ГК является снижение уровня половых стероидов и подавление секреции соматотропного гормона ГКС [12,14,21]. Ингибирующее действие ГКС на ряд факторов роста, а также формирование гипогонадизма при ГК вносят свой вклад в снижение костеобразования и быстрое развитие системного ОП. Большой интерес в этом отношении вызывает роль дефицита дегидроэпиандростерона (ДЭАС) [23], который синтезируется в надпочечниках и является основным циркулирующим андрогеном у женщин. Адренокортикотропный гормон индуцирует синтез ГКС и ДЭАС, причем последний, как полагают, в определенной степени компенсирует катаболические эффекты ГКС, в том числе и на костную ткань. На фоне длительного лечения ГКС наблюдается подавление синтеза АКТГ, что приводит к снижению ДЭАС. Данные о корреляции между снижением МПК в различных участках скелета и сниженным уровнем сывороточного ДЭАС-сульфата потенциально свидетельствуют о роли дефицита ДЭАС в развитии ОП [21,23].
Особенности диагностики ГКОП. Приведенные выше данные о выраженных изменениях как количественных, так и к качественных характеристик костной ткани при наличии ГК, могут пояснить результаты эпидемиологических исследований свидетельствующие о том, что переломы позвонков при ГКОП развиваются при более высокой минеральной плотности кости, чем при инволюционном и постменопаузальном остеопорозе [3,25,29]. Согласно рекомендациям Британского национального общества остеопороза [16], Российской Ассоциации Остеопороза [3] по диагностике и лечению ГКОП пороговым значением для диагностики ОП у пациентов с ГК является значение Т-критерия менее - 1,5.
С целью ранней диагностики ГКОП в клинической практике используются следующие методы [2,12,16,17]:
- костная денситометрия (двойная рентгеновская абсорбциометрия - ДРА) позвоночника, проксимальных отделов бедренной кости;
- рентгеноморфометрия позвоночника;
- определение маркеров костной резорбции (С-телопептиды, N-теллопептиды с пиридинолиновой сшивкой - NTX) и костеобразования (костный изофермент щелочной фосфатазы, остеокальцин).
Наличие любой формы эндогенного ГК является показанием к проведению ДРА осевого скелета. Кроме того, данное обследование необходимо выполнять всем пациентам, которым планируется длительное применение ГКС [5,11,13,]. Использование ДРА не исключает рентгеноморфометрическое исследование позвоночника, которое выполняется с целью выявления деформаций и переломов тел позвонков. Исследование маркеров костного метаболизма способствует индивидуализации терапии и адекватному мониторингу лечения [18].
Периодичность мониторинга МПК для оценки эффективности лечения должна составлять 1 раз в 6 месяцев, маркеров костной резорбции - 1 раз в 3-6 месяца [12,18].
Принципы лечения и профилактики ГКОП. Несмотря на то, что сведения о связи развития ГКОП на фоне длительной терапии системными ГКС известны с начала ХХ века, данные современных эпидемиологических исследований, к сожалению, свидетельствуют о том, что даже в странах Западной Европы профилактическое лечение ГКОП получают лишь 8-14% пациентов [25].
Согласно клиническим рекомендациям Российского Ассоциации Остеопороза при назначении ГКС на длительный срок (более 6 месяцев) в дозах более 5 мг в сутки одновременно целесообразно проведение профилактических мероприятий по развитию ОП, поскольку наиболее быстрые и выраженные изменения в костной ткани происходят в первые 6-12 месяцев от начала лечения ГКС [2,12,16].
Результаты исследований, включавших оценку эффективности лечебно-профилактических мероприятий ГКОП, представлены в таблице 4:
Таблица 4 - Эффективность методов профилактики и лечения ГКОП
|
|
Авторы |
n |
Тип исследования |
Влияние на МПК (%)* |
|
|
препарат |
контроль |
||||
|
Кальцитонин |
G. Rizzatto et al., 1988 |
53 |
Лечение |
+14,1 |
-2,2 |
|
Кальцитонин |
W.Bohninget et al., 1990 |
36 |
Лечение |
-0,9 |
-0,5 |
|
Кальцитонин |
M. Luengo et al.,1990 |
62 |
Лечение |
+4,0 |
-2,5 |
|
Кальцитонин |
P. Sambrook et al. |
103 |
Профилактика |
-0,2 |
-4,3 |
|
Кальцитонин |
L. Montemurro et al., 199 |
164 |
Лечение |
-2,5 |
-15,0 |
|
Кальцитонин |
J. Adachiet et al., 1997 |
31 |
Профилактика |
-1,29 |
-4,95 |
|
Альфакальцидол |
J. Reginsteret et al., 1997 |
145 |
Профилактика |
+0,39 |
-5,67 |
|
Памидронат |
I. Reid et al., 1998 |
40 |
Лечение |
+19,6 |
-8,8 |
|
Этидронат |
H. Muldern, A. Struys, 1994 |
20 |
Профилактика |
+1,4 |
-5,0 |
|
Этидронат |
P. Geusens et al., 1997 |
37 |
Лечение |
+4,9 |
-2,4 |
|
Эстрадиол |
G. Hall et al., 1994 |
42 |
Лечение |
+3,8 |
-0,9 |
|
МФФ |
R. Rizzol et al., 1995 |
48 |
Лечение |
+7,8 |
+3,6 |
|
МФФ |
G. Guaydier Souquieres et al., 1996 |
28 |
Лечение |
+4,4 |
+1,9 |
|
Примечание: * МПК поясничного отдела позвоночника. |
|||||
Специальным Комитетом Американского Колледжа Ревматологии (ACR) в 2001 году предложены рекомендации по профилактике и лечению ГКОП [17], включающие необходимость назначения препаратов кальция и витамина Д больным, на протяжении всего периода применения ГКС (таблица 5) [2,17]:
Таблица 5 - Суточные дозы кальция для профилактики ГКОП
|
|
Суточная доза кальция, мг |
|
Дети: |
600 – 800 |
|
Мужчины |
1000 – 1500 |
|
Женщины:
|
1500 – 2000 |
Эффективность использования комбинации препаратов кальция и активных метаболитов витамина Д для сохранения костной массы у больных, получающих ГКС терапию показана во многих контролируемых исследованиях [10,12,17,19]. Однако авторы руководства рекомендуют соблюдать строгий контроль уровня кальция в крови у больных, получающих активные формы витамина Д и препараты кальция [17].
Бисфосфонаты. Анализ результатов 5-ти наиболее крупных рандомизированных контролируемых клинических исследований свидетельствуют об эффективности БФ (алендроната и ризендроната), как в профилактике, так и в лечении ГКОП [12,17]. В данных исследованиях у больных с различными заболеваниями, по поводу которых назначались ГКС (чаще при ревматоидном артрите и ревматической полимиалгии), применение БФ приводило к достоверному повышению значений МПК преимущественно в поясничном отделе позвоночника, причем данные результаты не зависели от возраста, пола и наличия менопаузы у женщин [12,15,21,22].
Полученные сведения позволили рекомендовать использование БФ в качестве препаратов первого выбора в сочетании с кальцием и витамином Д у следующих групп больных, получающих глюкокортикоиды [15,17,25]:
-
больные, которым только что назначена терапия ГКС (с целью предотвращения потерь костной массы) а также тем, кто длительно получает терапию ГКС, имеющих установленный ОП или остеопоротические переломы;
-
женщинам в пременопаузе и женщинам в постменопаузе, получающим заместительную гормональную терапию (ЗГТ), и мужчинам целесообразно назначать алендронат 5 мг/день либо ризендронат 5 мг/день;
-
женщинам в постменопаузе, не получающим ЗГТ, следует назначать либо алендронат 10 мг/день, либо ризендронат 5 мг/день.
Назначение БФ имеет несколько ограничений [14]:
-
женщинам репродуктивного возраста необходимо соблюдать правила контрацепции, поскольку влияние БФ на кости растущего плода изучено недостаточно;
-
с учетом того, что основной путь выведения БФ – почки, то больным с хронической почечной недостаточностью (сывороточный креатинин более 3) противопоказано использование препаратов данной группы.
Данные мета-анализа исследований (выполненных до 2005 года), посвященных оценке эффективности лечения и профилактики ГКОП, позволили рабочей группе Российской Ассоциации Остеопороза сформулировать следующие рекомендации:
-
прием системных ГКС в дозе 7,5 мг/сут и более продолжительностью свыше 3 месяцев требует проведения профилактических и лечебных мероприятий;
-
прием системных ГКС в дозе 2,5-7,5 мг/сут продолжительностью более 3 месяцев требует наблюдения и обследования для решения вопроса о необходимости проведения профилактических и лечебных мероприятий (оценка факторов риска, рентгеноморфометрия позвоночника, денситометрия);
-
алендронат в дозе 5-10 мг/сут является препаратом первой линии для профилактики и лечения глюкокортикоидного остеопороза;
-
комбинация кальция и витамина Д должна назначаться всем больным, начавшим прием системных ГКС; доза витамина Д для взрослых составляет 800 МЕ/сут, а элементарного кальция – 1000-1500 мг/сут, включая витамин с пищей.
Кальцитонины и анаболические средства. Проведенные исследования по оценке эффективности кальцитонина (на фоне приема препаратов кальция и витамина Д), по сравнению с использованием обычной комбинации препаратов кальция и витамина Д у больных, принимающих ГКС не выявили статистически достоверных различий в отношении показателей МПК между двумя схемами терапии [10,12,17]. Данные результаты нашли отражение в рекомендациях того же руководства ACR, где сказано, что кальцитонин является средством второго ряда для лиц с низкой МПК, получающих длительное лечение ГКС [17,25]. Кальцитонин "может быть использован у тех, кто имеет противопоказания, плохо переносит или не желает принимать бисфосфонаты" [17]. В то время как Эксперты Российской Ассоциации Остеопороза рекомендуют назначение кальцитонина лосося «при выраженном болевом синдроме, связанном с компрессионными переломами позвонков при системной терапии ГК» [3]. Также для лечения глюкокортикоидного остеопороза могут использоваться активные метаболиты витамина Д [3].
Среди анаболических средств особое место принадлежит синтетическим аналогам паратиреоидного гормона, который достоверно снижает частоту переломов позвоночника у постменопаузальных женщин, однако "в настоящее время данных относительно снижения частоты переломов у больных, получающих глюкокортикоиды, нет" [5,6,17].
Таким образом, основными лечебно-профилактическими мероприятиями, направленными на снижение риска переломов у больных с гиперкортицизмом являются:
-
адекватное лечение основного заболевания (радикальная терапия, компенсация) либо использование как можно меньших доз ГКС (при медикаментозном ГК);
-
изменение способа введения: чередование перорального приема с парентеральным, также ингаляционным, периартикулярным, внутрисуставным в зависимости от заболевания, по поводу которого проводится терапия ГКС;
-
устранение других факторов риска остеопороза (гиподинамия, дефицит кальция и витамина Д, курение, алкоголь, кофе (не более 2 чашек в день), выявление и лечение других заболевания, способствующих развитию вторичного ОП);
-
своевременное назначение комплексного медикаментозного лечения ГКОП: препаратом первой линии является алендронат 5-10 мг/сут на фоне комбинации препаратов кальция (1000-1500 мг/сут) и витамина Д (800 МЕ/сут); при гипогонадизме – заместительная гормональная терапия;
-
проведение ДРА осевого скелета (1 раз в 6-12 месяцев) и оценка маркеров костного метаболизма (1 раз в 3-6 месяцев) у пациентов с гиперкортицизмом с целью оценки состояния костной ткани и мониторинга лечения.
Литература:
-
Гончаров Н.П., Колесникова Г.С. Кортикостероиды: метаболизм, механизм действия и клиническое применение. – Москва. – Издательство «Адамантъ», 2002. – 180 с.
-
Коваленко В.Н., Шуба Н.М., Борткевич О.П. Глюкокортикоид-индуцированный остеопороз: современные подходы к профилактике и лечению //Проблеми остеологii. – 2000. - №1. – С. 36-43.
-
Беневоленская Л.И. Клинические рекомендации. Остеопороз. Диагностика, профилактика и лечение/Под ред. Беневоленская Л.И., Лесняк О.М. – М.: ГЭОТАР-Медиа, 2005. – 176 с.
-
Марова Е.И. Нейроэндокринология. – Ярославль, 1999. – 506 с.
-
Насонов Е.Л. Глюкокортикоидный остеопороз: современные рекомендации // Consilium medicum. — 2002. № 4. — С. 8.
-
Насонов Е.Л. Остеопороз при ревматических заболеваниях //В кн.: Руководство по остеопорозу. Под ред. проф. Л.И.Беневоленской. — М., 2003. — 524 с.
-
Проблемы фармакоэкономических исследований при остеопорозе. Гельцер Б.И., Смирнов С.Н., Рубашек И.А., Кочеикова Е.А. //// Остеопороз и остеопатии. – 2000. - №3. – С. 25-28.
-
Риггз Б.Л., Мелтон III Л.Дж. Остеопороз. Пер с анг. М. – СПб. ЗАО «Издательство БИНОМ», «Невский диалект», 2000 г. – 560 с.
-
Рожинская Л.Я. Концепция качества кости: влияние на параметры качества кости антирезорбтивных препаратов, результаты исследования QUEST // Остеопороз и остеопатии. - 2003. - № 3. - С. 25-29.
-
Рожинская Л.Я. Системный остеопороз. Практическое руководство для врачей. – М.: Издатель Мокеев, 2000. – 196 с.
-
Руденко Э.В. Остеопороз. Диагностика, лечение и профилактика. – Минск, «Белорусская наука», 2001. – 153 с.
-
Руководство по остеопорозу. Под ред. Л.И. Беневоленской. – М.:БИНОМ. Лаборатория знаний, 2003. – 524 с.
-
Сорока Н.Ф. Остеопороз. – Мн., 1997. – 93 с.
-
Шварц Г.Я. Фармакотерапия остеопороза. - М.: Мед.информ. аген., 2002. – 368 с.
-
Шепелькевич А.П., Мохорт Т.В. Современные принципы и возможности нтирезорбтивной терапии остеопороза// Здравоохранение. – 2004. - № 1. – С. 37-43.
-
Эндокринный остеопороз. Олейник В.А, Поворознюк В.В., Терехова Г.Н., Орленко В.Л. // Проблеми остеологii. – 2000. - №1. – С. 65-77.
-
American College of Rheumatology Ad Hoc Committee on glucocorticoid-induced osteoporosis. Recommendations for the prevention and treatment of glucocorticoid-induced osteoporosis//Arthritiis Rheum. – 2001. - №42. – P. 1740-1751.
-
Bone Markers. Biochemical and Clinical Perspectives. Edited by Eastell R., Baumann M., N. R. Hoyl, L. Wieczorek. – London, Martin Dunitz Ltd., 2001. - 252 p.
-
Calcium and vitamin D for corticosteroid-induced osteoporosis (Cochrane Review). Homik J, Suarez-Almazor ME, Shea B, Cranney A, Wells G, Tugwell. - Oxford: The Cochrane Library. – 2003. - Issue 2.
-
Differences in risk factor patterns between cervical and trochanteric hip fractures. Michaelsson K.,Weiderpass E., Farahmand B.Y. et al. //Osteoporosis Int., 1999. - №10. – P. 487-494.
-
Eastell R., Devogelaer J.-P., Peel N.F.A. Prevention of bone loss with risedronate in glucocorticoid-treated rheumatoid arthritis patients//Osteoporosis Int. – 2000. - №11. – P.331-337.
-
Fleisch H. Bisphosphonates in Bone Disease, From the Laboratory to the Patient. – London, Academic Oress, 2000. – 212 p.
-
Goldring S.R.The effects of inflammatory arthritis on bone remodeling // Arthritis Res. — 2005, 7(Suppl 1):12.
-
Gordon M.M., Stevenson S., Hunter J.A.Steroids cause osteoporosis Annals of the Rheumatic Diseases. – 2002. - №61. – P.947-948.
-
Gudbjornsson B., Juliusson U.I., Gudbjornsson F.V. Prevalence of long term steroid treatment and the frequency of decision making to prevent steroid induced osteoporosis in daily clinical practice//Annals of the Rheumatic Diseases. – 2002. - №61. – P. 32-36.
-
Kameda H., Takeuchi T. Osteoporosis associated with rheumatoid arthritis // Nippon Rinsho. — 2003, Feb;61(2): 292—298.
-
Lodder M.C.Z. de Jong, Kostense P.J. et al. Bone mineral density in patients with rheumatoid arthritis: relation between disease severity and low bone mineral density // Ann.Rheum.Dis. — 2004;63:1576—1580.
-
Reid DM, Hughes RA, Laan RF. et al. J Bone Miner Res 2000; 15: 1006–20.
-
Reid I.R. Steroid-induced osteoporosis. Osteoporosis Int. 1997; 7 (Suppl.3): 213–6.
-
RobinzonB., Cutolo M. Should dehidroepiandrosterone replacement therapy be provided with glucocorticoids. Rheumatology 1999; 38: 488–95
Шепелькевич А.П., Пекун Ю.В., Васильева Н.А.

